16 stycznia odbyła się konferencja Global Launch of The Lancet Diabetes & Endocrinology Commission on Diagnostic Criteria of Clinical Obesity, w której miałam okazję uczestniczyć online. Wydarzenie to poświęcone było nowej definicji otyłości, uwzględniającej już nie tylko BMI, ale także inne istotne wskaźniki zdrowotne.
O Komisji ds. Otyłości Klinicznej
Komisja ds. Otyłości Klinicznej (ang. The Commission on Clinical Obesity) jest kierowana przez profesora Francesco Rubino z King’s College London i składa się z 56 międzynarodowych ekspertów, w tym doktora Ricardo Cohena, prezesa Międzynarodowego Towarzystwa Chirurgicznego Leczenia Otyłości i Zaburzeń Metabolicznych (IFSO, ang. International Federation for the Surgery of Obesity and Metabolic Disorders).
Komisja została poparta przez IFSO oraz 75 innych organizacji medycznych na całym świecie i ma na celu wprowadzenie nowej, opartej na dowodach naukowych definicji otyłości klinicznej, traktowanej jako przewlekła, systemowa choroba wynikająca bezpośrednio z nadmiaru tkanki tłuszczowej. Nowa definicja ma na celu poprawę diagnostyki i opieki zdrowotnej oraz rozwiązywanie problemów wynikających z tradycyjnej definicji, która utrudniała dotychczas skuteczne leczenie pacjentów.
Definicja otyłości – na podstawie wskaźnika masy ciała (BMI)
Przez dekady, otyłość definiowano przede wszystkim na podstawie wskaźnika masy ciała (BMI, ang. body mass index, rys. 1). Osoby o BMI przekraczającym 30 kg/m² uznawano za chore na otyłość, a tych w przedziale 25-29,9 kg/m² klasyfikowano jako osoby z nadwagą. I choć BMI stanowi przydatne narzędzie do oceny ryzyka zdrowotnego w skali populacyjnej, jego użycie jako jedynego kryterium diagnozowania otyłości budziło/budzi wiele kontrowersji.
Rys. 1. Wskaźnik masy ciała (BMI, ang. body mass index)

Problemy wynikające z dotychczasowej definicji
Przeszacowanie otyłości – Osoby z wysoką masą mięśniową, takie jak sportowcy, mogą mieć BMI przekraczające 30, mimo że ich poziom tkanki tłuszczowej jest niski. W efekcie mogą być błędnie klasyfikowane jako chore na otyłość, co prowadzi do niepotrzebnej interwencji medycznej.
Niedoszacowanie otyłości – U niektórych osób z prawidłowym lub nieznacznie podwyższonym BMI, nadmiar tłuszczu może odkładać się w okolicy brzucha (otyłość brzuszna), zwłaszcza u mężczyzn, oraz w narządach wewnętrznych, takich jak wątroba. Stan taki może prowadzić do poważnych problemów zdrowotnych, a ponieważ według standardowego BMI nie spełniają one kryterium otyłości, osoby te nie są objęte odpowiednią opieką.
Brak uwzględnienia indywidualnych skutków zdrowotnych – BMI nie uwzględnia rozmieszczenia tkanki tłuszczowej w organizmie, co jest kluczowe dla oceny ryzyka chorób metabolicznych i sercowo-naczyniowych.
Nowa definicja otyłości według The Lancet Diabetes & Endocrinology Commission
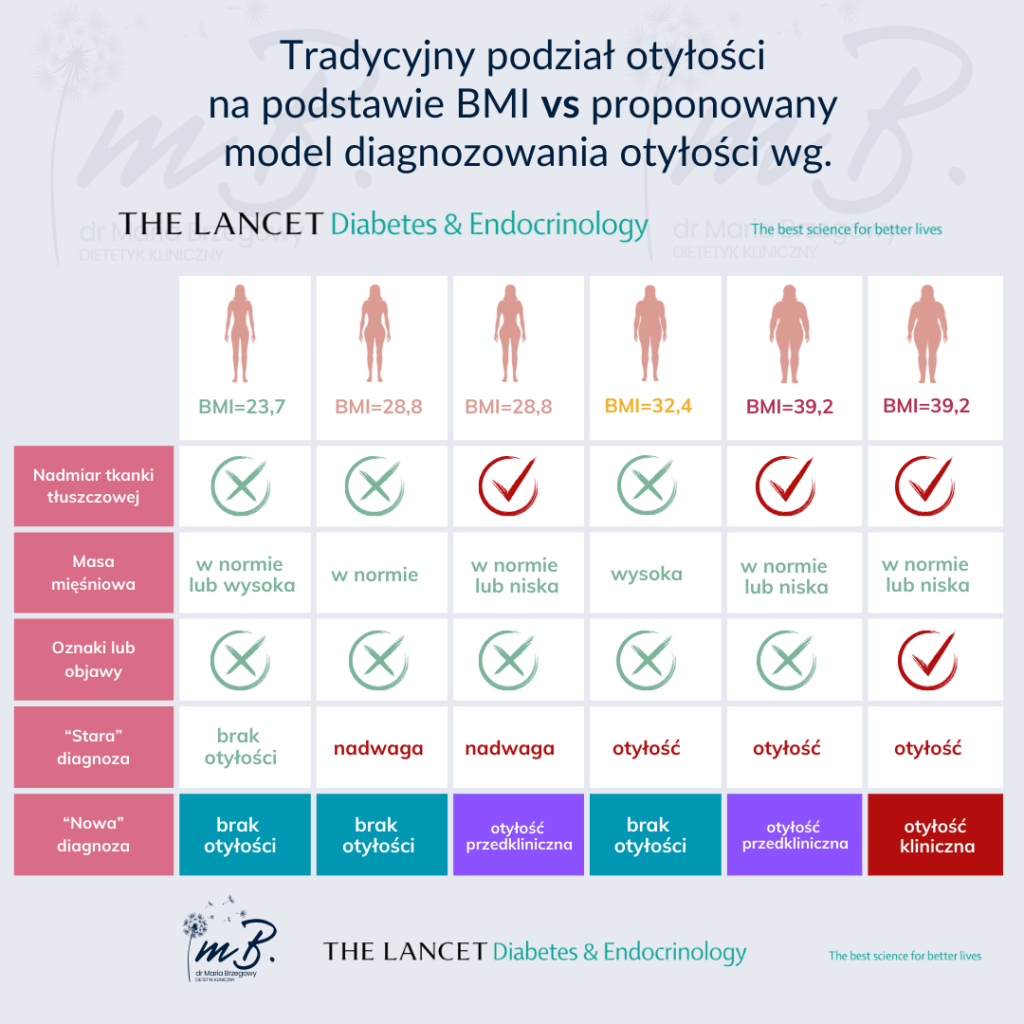
Eksperci z „The Lancet” zaproponowali nową klasyfikację otyłości, która uwzględnia nie tylko BMI, ale także inne wskaźniki zdrowotne (Rys. 2). I tak, nowy model rozróżnia dwie kategorie:
I) Otyłość kliniczna
Jest to stan przewlekłej choroby, który powoduje konkretne objawy i zaburzenia, wynikające z nadmiaru tkanki tłuszczowej. Otyłość kliniczną diagnozuje się na podstawie:
- objawów, takich jak duszność, niewydolność serca, bóle stawów czy zaburzenia metaboliczne,
- utrudnień w codziennym funkcjonowaniu (np. trudności w poruszaniu się, ubieraniu).
II) Otyłość przedkliniczna
To stan nadmiernej masy tłuszczowej, który nie powoduje jeszcze wyraźnych objawów chorobowych, ale zwiększa ryzyko rozwoju chorób, takich jak cukrzyca typu 2, nadciśnienie tętnicze czy choroby serca. Osoby z otyłością przedkliniczną powinny być monitorowane i otrzymywać zalecenia dotyczące stylu życia, aby uniknąć progresji do otyłości klinicznej.
Rys. 2. Diagnozowanie otyłości wg. starego i nowego modelu – przykład
Jakie korzyści przynosi nowa definicja?
W mojej opinii, głównymi korzyściami nowej definicji są:
- bardziej precyzyjna diagnostyka – zamiast stosowania BMI jako jedynego kryterium, nowy model uwzględnia inne pomiary, takie jak obwód talii, stosunek talii do wzrostu czy analizę składu ciała,
- większa skuteczność profilaktyki – dzięki wczesnemu wykrywaniu otyłości przedklinicznej, możliwe jest wdrożenie odpowiednich działań zapobiegawczych, zanim choroba zacznie powodować negatywne konsekwencje zdrowotne,
- lepsze dopasowanie terapii,
- lepsza alokacja zasobów medycznych – ograniczenie zbędnych interwencji u osób, które nie wymagają leczenia, oraz skierowanie pomocy do tych, którzy jej faktycznie potrzebują.
Podsumowanie
Nowa definicja otyłości zaproponowana przez ekspertów „The Lancet” zmienia sposób, w jaki postrzegamy i diagnozujemy tę chorobę. Odchodzimy od uproszczonego podejścia bazującego jedynie na BMI i przechodzimy do bardziej precyzyjnej, klinicznie istotnej klasyfikacji. To ogromny krok w stronę lepszej diagnostyki, skuteczniejszej terapii i bardziej sprawiedliwego traktowania osób z nadmierną masą ciała. ALE – nowa definicja to także nowe, ❗potencjalne zagrożenia❗Napiszę o tym już wkrótce – śledź moje media społecznościowe.
Czy coś Cię zaciekawiło i chciałbyś/-abyś, abym rozwinęła ten temat?
Literatura:
- Rubino i in. (2025). Definition and diagnostic criteria of clinical obesity. The Lancet Diabetes & Endocrinology.